GS.TS Trần Hữu Dàng1; TS Trần Thừa Nguyên2
1. Trường ĐH Y Dược Huế, Hội Nội tiết- ĐTĐ Việt Nam;
2. Bệnh viện Trung ương Huế, Hội Nội tiết- ĐTĐ Việt Nam
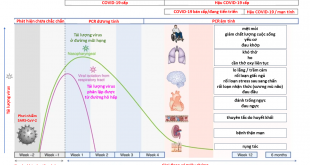
Đái tháo đường (ĐTĐ) và nhiễm trùng có tác dụng qua lại như một vòng xoắn bệnh lý: ĐTĐ nhất là khi không được điều trị kiểm soát đường máu tốt sẽ giảm sức đề kháng của cơ thể do các yếu tố kháng khuẩn như bạch cầu, các bổ thể, các tự kháng thể, khả năng hóa ứng động…bị giảm do đó bệnh nhân ĐTĐ dễ bị nhiễm trùng, ngược lại bệnh nhân ĐTĐ khi bị nhiễm trùng sẽ góp phần làm tăng đường máu do những tác động của hệ nội tiết. Khi đường máu tăng quá cao có thể gây biến chứng cấp như hôn mê nhiễm toan ceton, hôn mê tăng thẩm thấu có thể gây tử vong. COVID-19 đang diễn ra trên toàn thế giới, là một loại nhiễm trùng có thể gây tử vong ngay cả với người không có bệnh nền, tiên lượng bệnh sẽ càng xấu hơn đối với bệnh nhân ĐTĐ khi bị nhiễm COVID-19.

Các nghiên cứu gần đây về COVID-19 cho thấy 81% các bệnh nhân ở dạng nhẹ, 14% ở dạng nặng và 5% ở mức độ nguy kịch. Nguy cơ bị bệnh nặng sẽ tăng lên ở người trên 70 tuổi, đặc biệt là những người có bệnh tim mạch, đái tháo đường hay bệnh phổi mạn tính.
Như thế đứng trước dịch COVID-19 bệnh nhân ĐTĐ cần được điều trị kiểm soát đường máu thật tốt thông qua dùng thuốc, chế độ ăn uống và tập luyện nghiêm túc ngay khi không nhiễm nhiễm SARS-CoV-2, nhằm nâng cao sức đề kháng của cơ thể góp phần phòng và chống COVID-19.
1. VỀ ĐIỀU TRỊ VÀ THEO DÕI ĐTĐ TÌNH HUỐNG ĐÃ NHIỄM VIRUS SARS-CoV-2.
1.1. Nếu là BN ĐTĐ típ 1
1. Tiếp tục dùng insulin ngay khi bệnh nhân không ăn. Nếu không tiêm insulin, glucose máu sẽ tăng cao hơn và dễ nguy cơ sản xuất ceton
2. Theo dõi glucose máu mỗi 2- 4 giờ
3. Nếu mức glucose máu > 250mg/dl (> 14 mmol/l), nên xét nghiệm tìm ceton trong nước tiểu.
4. Nếu mức glucose máu cao và ceton niệu dương, cần tăng liều insulin, và phải báo cho bác sĩ hay chuyển đến bệnh viện.
5. Nếu bệnh nhân không thể ăn một cách bình thường, thì thay thế bữa ăn với thức ăn dễ tiêu hóa, có đủ dinh dưỡng và lượng carbohydrate tương tự. Uống nhiều nước nhanh nếu có dấu hiệu mất nước
6. Nếu bệnh nhân nôn mữa, dùng khoảng 15 gm carbohydrate mỗi giờ dưới dạng: kem que, thạch (không có đường tự do), nước ép trái cây như cam hay soda, nước táo đường, thỏi trái cây ép, yogurt đông lạnh, bánh mì nướng
7. Đau ốm và đi chảy có thể là nguyên nhân mất nước. Điều quan trọng là phải ngăn ngừa, thay thế dịch đã mất bằng cách uống mỗi giờ
8. Nếu nôn liên tục, nên đi bệnh viện khi mất nước nặng và đau nặng
1.2. Nếu là BN ĐTĐ típ 2
1. Theo dõi glucose máu mỗi 4- 6 giờ.
2. Tiếp tục dùng thuốc uống hay insulin và, nếu glucose vẫn còn cao (> 250mg/dl (> 14 mmol/l)) sau 48 giờ, nên đi khám hay đến bệnh viện có thể yêu cầu điều trị tăng cường hay bổ sung thêm.
3. Tiếp tục ăn hay dùng thêm dịch nuôi dưỡng qua đường tiêu hóa nếu cần thiết. Uống nhiều nước.
4. Nếu bệnh nhân nôn mữa, đi chảy hay nôn liên tục thì xử trí như ĐTĐ típ 1 ở trên
1.3. Mức mục tiêu của glucose máu và HbA1C
– Duy trì glucose máu lúc đói ≤ 6,5 mmol/l và/hoặc glucose máu sau ăn từ 7,8- 9,0 mmol/l.
– Duy trì mức mục tiêu của HbA1C ≤ 7%;
Tuy nhiên, mức HbA1C được điều chỉnh theo thực tế lâm sàng của từng đối tượng: Ở mức 6,5% đối với bệnh nhân trẻ, mới chẩn đoán ĐTĐ, chưa có biến chứng mạn, không có bệnh đi kèm;
Ở mức 7,5% đối với bệnh nhân lớn tuổi, bị bệnh ĐTĐ đã lâu, có biến chứng mạn, có nhiều bệnh đi kèm.
2. VỀ CHĂM SÓC, HỖ TRỢ
– Dinh dưỡng:
+ Hàng ngày bổ sung đủ và cân đối các chất sinh năng lượng như bột đường, đạm, béo và các chất không sinh năng lượng như vitamin, khoáng chất, nước, xơ.
+ Ăn nhiều trái cây và rau củ quả đa màu sắc: Các loại trái cây họ cam quýt, kiwi, đu đủ chín, dâu tây, ớt ngọt, cà chua, bông cải xanh, khoai tây… là những nguồn thực phẩm giàu vitamin C. Mỗi ngày nên ăn khoảng 300 g rau xanh, 2- 3 phần hoa quả tươi. Một phần tương đương một quả cam cỡ vừa, hoặc một quả kiwi, một quả táo, 2-3 múi bưởi, một quả ổi, 1/2 quả bơ, 6 quả dâu tây, một ly đu đủ,…
+ Ăn sữa chua và uống men vi sinh để làm lành mạnh hệ vi khuẩn ruột và tiêu hóa tốt.
+ Có chế độ ăn uống điều độ, chọn thực phẩm có chỉ số đường huyết thấp và trung bình để tránh đường trong máu tăng cao. Khi bổ sung trái cây để tăng vitamin C cần chọn trái cây ít ngọt.
+ Cung cấp đủ nước mỗi ngày cho cơ thể giúp thải độc tố và cũng là một cách hỗ trợ hệ miễn dịch.
– Vận động và sinh hoạt hàng ngày:
+ Thường xuyên tập luyện thể thao, cải thiện môi trường sống… giúp cơ thể khỏe mạnh, tăng sức đề kháng.
+ Hạn chế các thói quen xấu làm ảnh hưởng sức khỏe nói chung và hệ miễn dịch nói riêng như ngủ không đủ giấc, thức quá khuya, thức đêm, ăn uống thất thường. Khi ngủ đủ giấc, cơ thể sẽ sản sinh ra cytokine là loại protein có khả năng kháng viêm và chống nhiễm trùng nên sẽ làm giảm khả năng mắc bệnh.
– Về mặt xã hội:
+ Tuân thủ nghiêm túc các Khuyến cáo về phòng, chống dịch COVID-19 do Bộ Y tế ban hành.
+ Không nên tham gia các lễ hội, du lịch hoặc đến những nơi đông người.
+ Nếu người già, người mắc bệnh mạn tính đang nằm viện thì người thân nên hạn chế đến thăm, để tránh mang theo virus lây bệnh.
+ Duy trì các điều trị thường quy như: uống thuốc, thăm khám đúng lịch, tập luyện thể dục đầy đủ theo chỉ định của bác sỹ,…
+ Tránh xa các nguồn lây nhiễm bệnh. (Những người có triệu chứng ho, sốt…).
TÀI LIỆU THAM KHẢO
1. Bộ Y tế (2020), QĐ 181 của Bộ Y tế ngày 21/01/2020 V/v ban hành Hướng dẫn tạm thời giám sát và phòng, chống bệnh viêm đường hô hấp cấp do chủng mới của vi rút Corona (nCoV)
2. Hội Nội tiết- Đái tháo đường Việt Nam (2016), Chẩn đoán và điều trị một số bệnh nội tiết- chuyển hóa, Nhà xuất bản Y học.
3. Hội Nội tiết- Đái tháo đường Việt Nam (2018), Khuyến cáo về chẩn đoán và điều trị bệnh đái tháo đường, Nhà xuất bản Y học.
 Hội Nội tiết & Đái tháo đường Việt Nam Hội Nội tiết & Đái tháo đường Việt Nam
Hội Nội tiết & Đái tháo đường Việt Nam Hội Nội tiết & Đái tháo đường Việt Nam