SỬ DỤNG INSULIN
Ở BỆNH NHÂN ĐÁI THÁO ĐƯỜNG MẮC COVID-19
PGS.TS Đào Thị Dừa, TS Võ Bảo Dũng, BSCKII Hà Khánh Dư
Tóm tắt
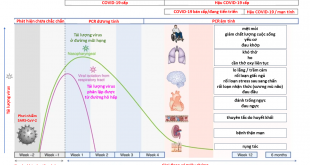
Đại dịch COVID-19 đang diễn ra phức tạp trong nước ta cũng như trên thế giới. Bệnh COVID-19 thường nặng hơn, tiên lượng xấu hơn ở bệnh nhân có bệnh nền, như: đái tháo đường (ĐTĐ), các bệnh lý tim mạch, các bệnh lý hô hấp mạn tính, ung thư…
Có mối liên quan giữa bệnh ĐTĐ và COVID-19, glucose máu tăng cao cũng như quá trình chuyển hoá đường là môi trường thuận lợi cho sự phát triển nhân lên của virus COVID-19. Ngược lại, bệnh nhân ĐTĐ mắc COVID-19 cũng làm glucose máu tăng cao hơn, do tăng đề kháng insulin thông qua các cytokin viêm. Corticoid (dexamethasone, prednisolon) điều trị bệnh COVID-19 cũng làm tăng glucose máu, bệnh nhân ĐTĐ mắc COVID-19 nguy cơ dẫn đến nhiều biến chứng, nhiễm toan ceton có thể gặp ở cả bệnh nhân ĐTĐ típ 1 và típ 2. Vì vậy, bệnh nhân ĐTĐ mắc COVID-19 cần theo dõi glucose máu kỹ hơn và tuỳ mức độ nặng của bệnh COVID-19 để có chỉ định liều cũng như đường dùng insulin phù hợp. Đặc biệt cần chú ý bệnh nhân có chỉ định điều trị dexamethasone đối với bệnh COVID-19 thì cần theo dõi glucose máu nhiều lần trong ngày. Đánh giá toàn diện bệnh nhân ĐTĐ mắc COVID-19 qua khám lâm sàng: tuổi, tình trạng dinh dưỡng, các bệnh đồng mắc như tăng huyết áp, rối loạn lipid máu, các biến chứng cấp tính, mạn tính, tiền sử hạ glucose máu, nhiễm toan ceton, tìm hiểu phác đồ bệnh nhân đang điều trị và đánh giá kiểm soát glucose máu qua xét nghiệm glucose máu đói và HbA1c để chỉ định phác đồ điều trị hiệu quả, hạn chế tiến triển nặng và tử vọng ở bệnh nhân ĐTĐ mắc COVID-19.
ĐIỀU TRI INSULIN Ở BệNH NHÂN ĐÁI THÁO ĐƯƠNG MẮC COVID-19
1. Bệnh nhân ĐTĐ mắc COVID-19 không có triệu chứng hoặc mức độ nhẹ (chỉ biểu hiện viêm đường hô hấp trên cấp tính):
1.1. Mục tiêu kiểm soát glucose máu
– Đối với người trẻ:
+ HbA1C: 6.5-7%.
+ Glucose máu lúc đói: 4,4-7,2 mmol/L (80-130 mg/dL).
+ Glucose máu sau ăn: < 10 mmol/L (180mg/dL).
– Đối với người cao tuổi:
+ HbA1C: 7-7.5%.
+ Glucose máu lúc đói: 90-130 mg/dL
+ Glucose máu sau ăn: 90-150 mg/dL.
1.2. Chỉ định thuốc điều trị
– Kiểm soát glucose máu đạt mục tiêu có thể duy trì phác đồ bệnh nhân đang điều trị.
– Kiểm soát glucose máu chưa đạt mục tiêu chỉ định thêm insulin nền (basal): sử dụng insulin tác dụng trung gian NPH hoặc insulin tác dụng kéo dài (glargine, detemir, degludec). Insulin nền liều 0,2 – 0,3 IU/kg cân nặng, chia 2 lần/24 giờ với insulin NPH, 1-2 lần/24 giờ với insulin detemir và 1 lần/24 giờ với insulin glargine. Trường hợp bệnh nhân đã điều trị insulin nền nhưng chưa đạt mục tiêu kiểm soát glucose máu thì tăng thêm 1-2 đơn vị một lần tiêm cho đến khi đạt mục tiêu.
– Cần lưu ý bệnh cảnh lâm sàng của bệnh COVID-19 trên bệnh nhân ĐTĐ có thể diễn tiến nặng đột ngột, khuyến cáo nên điều trị nội trú và chỉ định insulin để đạt mục tiêu kiểm soát glucose máu. Liều insulin hỗn hợp (insulin nhanh và insulin bán chậm hoặc chậm với tỷ lệ 30-70). Tuỳ mức độ glucose máu để chỉ định liều phù hợp. Thông thường đối với bệnh nhân khởi trị 6 đơn vị trước ăn sáng và 6 đơn vị trước ăn tối, nếu chưa đạt mục tiêu kiểm soát glucose máu thì tăng thêm 1-2 đơn vị một lần tiêm cho đến khi đạt mục tiêu.
2. Đối với bệnh nhân mắc COVID-19 mức độ vừa (có triệu chứng viêm phổi SP02 > 93%) và nặng không nguy kịch (viêm phổi nặng: nhịp thở nhanh > 30 lần/phút, SP02<93%).
2.1. Mục tiêu kiểm soát glucose máu
– Mục tiêu glucose máu lúc đói: 7,8 – 10,0 mmol/L (140 – 180 mg/dL).
– Mục tiêu glucose máu tích cực hơn: 6,1 – 7,8 mmol/L (110 – 140 mg/dL) đối với người trẻ.
2.2. Sử dụng insulin cho bệnh nhân ĐTĐ mắc COVID-19 mức độ vừa và nặng không nguy kịch
– Điều trị insulin nền – nhanh: (tiêm dưới da) là lựa chọn để kiểm soát glucose máu ở bệnh nhân ĐTĐ mắc COVID-19 mức độ vừa và nặng không nguy kịch, insulin hỗn hợp không được khuyến cáo sử dụng thường quy do tăng nguy cơ hạ glucose huyết.
– Insulin nền (basal): sử dụng insulin tác dụng trung gian NPH hoặc insulin tác dụng kéo dài (glargine, detemir, degludec). Insulin nền liều dùng ở nhà trước đó hoặc 0,2 – 0,3 IU/kg cân nặng, chia 2 lần/24 giờ với insulin NPH, 1-2 lần/24 giờ với insulin detemir và 1 lần/24 giờ với insulin glargine.
– Insulin nhanh (bolus): sử dụng insulin nhanh người hoặc insulin nhanh analog (aspart, glulisine, lispro), bao gồm 2 thành phần:
+ Insulin dinh dưỡng cho bệnh nhân ăn qua miệng từng bữa.
+ Insulin hiệu chỉnh: liều phụ thuộc mức glucose máu trước khi tiêm.
Insulin nhanh: tiêm trước các bữa ăn, liều căn cứ mức glucose máu trước khi tiêm: khi glucose máu < 8,3 mmol/L (150 mg/dL) thì không tiêm; nếu glucose máu trên mức này thì cứ mỗi 2,8 mmol/L (50 mg/dL) trên mức này (8,3 mmol/L) tiêm tương ứng 1 – 4 đơn vị insulin nhanh.
– Xét nghiệm glucose máu trước mỗi lần tiêm insulin và khi nghi ngờ có hạ glucose máu để điều chỉnh liều insulin thích hợp.
2.3. Trường hợp bệnh nhân ĐTĐ mắc COVID-19 có chỉ định dexamethason:
Glucose máu sẽ tăng cao hơn trong vòng 1-2 ngày sau khi bắt đầu sử dụng corticoide, thêm insulin 0,1IU/kg/ngày, chia 25% thêm vào insulin nền, 75% thêm insulin nhanh chia đều 3 lần trước các bữa ăn.
3. Bệnh nhân ĐTĐ mắc COVID-19 mức dộ nguy kịch: (có hội chứng suy hô hấp cấp tiến triển, nhiễm trùng huyết, sốc nhiễm trùng có biểu hiện rối loạn chức năng các cơ quan, các biểu hiện nặng và nguy kịch khác như nhồi máu phổi, đột quỵ…)
3.1. Mục tiêu kiểm soát glucose máu
– Mục tiêu glucose máu lúc đói: 7,8 – 10,0 mmol/L (140 – 180 mg/dL).
– Mục tiêu glucose máu tích cực hơn: 6,1 – 7,8 mmol/L (110 – 140 mg/dL) đối với người trẻ.
3.2. Sử dụng insulin cho bệnh nhân ĐTĐ mắc COVID-19 mức độ nguy kịch
– Truyền insulin tĩnh mạch là phương pháp lựa chọn để kiểm soát glucose máu ở bệnh nhân có ĐTĐ mắc COVID-19 mức độ nguy kịch.
+ Sử dụng insulin nhanh, truyền bơm tiêm điện (pha với dung dịch NaCl đẳng trương để được nồng độ insulin 1 IU/mL).
+ Bắt đầu truyền TM với liều 0,5-8 IU/giờ, tùy mức glucose máu.
Nếu glucose máu ban đầu (BG) > 180 mg / dL: Chia glucose máu ban đầu cho 70 và làm tròn đến 0,5 IU gần nhất (ví dụ: BG là 250mg/dL: 250/70 = 3,57, làm tròn thành 4, do đó tiêm TM bolus 4 IU. Sau khi tiêm bolus, bắt đầu truyền với tốc độ 4 IU/giờ giống như liều bolus.
Nếu BG nhỏ hơn 180 mg/dL, lấy BG chia cho 70 thành liều insulin/giờ ban đầu nhưng không bolus (ví dụ: BG 150 mg/dL sẽ là 150/70 = 2,15, làm tròn thành 2, vì vậy bắt đầu truyền 2 IU/giờ).
+ Chỉnh tốc độ truyền dựa vào glucose máu, mức thay đổi glucose máu trong vài giờ trước, đề kháng insulin, tình trạng ăn uống, thuốc kèm và glucose máu mục tiêu.
+ Đo glucose máu mao mạch mỗi giờ lúc bắt đầu, có thể giảm xuống 2 giờ một lần nếu glucose máu ổn trong trong khoảng mục tiêu. Lưu ý những yếu tố gây sai số kết quả đo glucose huyết mao mạch: sự thay đổi Hct, pH máu, SaO2, sốt, mất nước và tình trạng nhiễm ceton đều ảnh hưởng đáng kể đến kết quả glucose mao mạch.
+ Trong trường hợp nghi ngờ, cần đo glucose huyết tương tĩnh mạch để đối chiếu.
– Xử lý khi có glucose máu thấp < 5,6 mmol/L (100 mg/dL):
+ Ngừng truyền insulin và đo glucose máu mỗi 15 phút cho đến khi glucose máu >6,0 mmol/L (126 mg/dL) thì đo mỗi giờ 1 lần.
+ Khi glucose máu < 3,9 mmol/L (70 mg/dL): tiêm tĩnh mạch dung dịch glucose đẳng trương hoặc ưu trương tùy theo mức glucose máu, xét nghiệm glucose máu mỗi 15 phút cho đến khi glucose máu > 6,0 mmol/L (126 mg/dL) thì đo mỗi giờ 1 lần.
+ Sau khi glucose máu ≥ 7,8 mmol/L (140 mg/dL): đợi thêm 30 phút rồi bắt đầu truyền lại insulin tĩnh mạch với tốc độ bằng 50 – 75% tốc độ trước khi ngừng insulin.
– Chuyển sang phác đồ tiêm insulin dưới da nền – nhanh:
+ Khi bệnh nhân qua khỏi tình trạng nguy kịch, glucose máu ổn định và có thể ăn được, liều insulin ổn định, đường huyết đạt mục tiêu (140 – 180 mg/dL), huyết động ổn định trong 24-48 giờ.
+ Cần tiêm insulin dưới da ít nhất 2 – 4 giờ trước khi ngừng truyền insulin tĩnh mạch.
+ Tổng liều insulin dưới da/ngày bằng 60 – 80% nhu cầu insulin trong 24h tính từ tổng liều insulin dùng trong 6 – 8 giờ trước đó, phân bố insulin nền và insulin nhanh như trong phác đồ điều trị bệnh nhân nặng không nguy kịch.
– Trường hợp bệnh nhân ĐTĐ mắc CVID 19 có chỉ định dexamethason
+ Cần theo dõi glucose máu nhiều lần hơn, glucose máu tăng cao hơn trong vòng 1-2 ngày sau khi bắt đầu sử dụng corticoid.
+ Thêm insulin 0,1 IU/kg/ngày, khi chuyển sang insulin nền – nhanh thì chia 25% thêm vào insulin nền, 75% thêm insulin nhanh chia đều 3 lần trước các bữa ăn.
– Trường hợp bệnh nhận bị nhiễm toan ceton
+ Một số xét nghiệm cần làm: ceton niệu, ceton máu, điện giải đồ, khi máu động mạch, dự trữ kiềm.
+ Insulin nền – nhanh tiêm dưới da để kiểm soát glucose máu đối với các trường hợp nhiễm toan ceton nhẹ và trung bình. Xét nghiệm glucose máu mỗi 2 – 4 giờ. Trường hợp nhiễm toan nặng insulin được sử dụng như bệnh nhân ĐTĐ mắc COVID mức nguy kịch.
+ Điều chỉnh cân bằng nước, điện giải.
4. Sử dụng insulin cho bệnh nhân ĐTĐ mang thai mắc COVID-19
Bệnh nhân ĐTĐ típ 1, típ 2 trong thời kỳ mang thai và ĐTĐ thai kỳ mắc CVID 19 cần phải kiểm soát tích cực glucosse máu để hạn chế nguy cơ diễn tiến nặng và tử vong.
4.1. Mục tiêu kiểm soát glucose máu
– HbA1c < 6%
– Glucosse máu đói: < 95 mg/dL (5,3 mmol/L) và
– Glucosse máu sau ăn 01 giờ: < 140 mg/dL (7,8 mmol/L), hoặc Glucosse máu sau ăn 02 giờ: < 120 mg/dL (6,7 mmol/L) và
– Không để hạ đường huyết.
4.2. Chế độ và liều insulin
– Liều và đường dùng insulin tùy thuộc đặc điểm (thời điểm tăng), mức tăng glucosse máu và mức độ nặng của bệnh COVID-19.
– Nếu chỉ có tăng glucose máu lúc đói buổi sáng: chỉ định insulin nền (NPH hoặc detemir) với liều ban đầu 0,05- 0,1 IU/kg/ngày hoặc 2-3 IU insulin tùy theo mức độ tăng glucosse máu, tăng liều 1 – 2 IU mỗi 2 – 3 ngày cho đến khi đạt mục tiêu.
– Nếu chỉ tăng glucosse máu sau ăn: chỉ định insulin nhanh (người, aspart, lispro) trước các bữa ăn nào có tăng glucosse máu sau ăn (1 – 3mũi/ngày). Liều khởi đầu 0,05 – 0,1 IU/kg/bữa ăn hoặc 2 – 3 IU (tùy mức đường huyết), điều chỉnh tăng 1 – 2 IU mỗi 2 – 3 ngày cho đến khi đạt mục tiêu.
– Nếu có tăng cả glucosse máu lúc đói buổi sáng và sau ăn: chỉ định phối hợp insulin nền – nhanh vào bữa ăn như điều trị insulin cho bệnh nhân ĐTĐ mắc COVID-19 mức độ vừa và nặng không nguy kịch. Điều chỉnh liều insulin để đạt mục tiêu kiểm soát glucose máu cho bệnh nhân ĐTĐ mang thai.
– Nếu có hạ đường huyết cần tìm nguyên nhân và xử lý nếu có. Nếu không có nguyên nhân rõ ràng, giảm 15-20% liều insulin.
– Trường hợp bệnh nặng, nguy kịch điều trị như bệnh nhân ĐTĐ mắc COVID-19 mức độ nguy kịch. Điều chỉnh liều insulin để đạt mục tiêu kiểm soát glucose máu cho bệnh nhân ĐTĐ mang thai.
TÀI LIỆU THAM KHẢO
- Bộ Y tế (2020), Quyết định 5481/QĐ/BYT Về việc ban hành tài liệu chuyên môn “Hướng dẫn chẩn đoán và điều trị đái tháo đường típ 2”.
- Bộ Y tế (2021), Quyết định 2008/QĐ/BYT Về việc ban hành Hướng dẫn chẩn đoán và điều trị CVID 19 do chủng vi rut Corona mới (SARS-CoV-2).
- American Diabetes Association (2021), Diabetes Care in the Hospital: Standards of Medical Care in Diabetes 2021, Diabetes Care; 44(Suppl. 1): S211–S220.
- Alamin Alkundi et al (2020), Clinical characteristics and outcomes of COVID-19 hospitalized patients with diabetes in the United Kingdom: A retrospective single centre study, Diabetes research and clinical practice 165: 108263.
- Alberto Coppelli, Rosa Giannarelli et al (2020), Hyperglycemia at Hospital Admission Is Associated With Severity of the Prognosis in Patients Hospitalized for COVID-19: The Pisa COVID-19 Study, Diabetes Care; 43:2345–2348.
- Andrey Santos et al (2021), Diabetes, obesity, and insulin resistance in COVID‑19: molecular interrelationship and therapeutic implications, Diabetol Metab Syndr 13:23.
- Awadhesh Kumar Singh, Kamlesh Khunti et al (2020), Assessment of risk, severity, mortality, glycemic control and antidiabetic agents in patients with diabetes and COVID-19: A narrative review, Diabetes research and clinical practice 165:108266.
- David C. Klonoff et al (2021), Association Between Achieving Inpatient Glycemic Control and Clinical Outcomes in Hospitalized Patients With COVID-19: A Multicenter, Retrospective Hospital-Based Analysis, Diabetes Care; 44:578–585.
- Jacqueline Seiglie et al (2020), Diabetes as a Risk Factor for Poor Early Outcomes in Patients Hospitalized With COVID-19, Diabetes Care; 43:2938–2944.
- Liangkai Chen, Wenwu Sun,Yanli Liu, et al (2021). Association of Early-Phase In-Hospital Glycemic Fluctuation With Mortality in Adult Patients With Coronavirus Disease 2019, Diabetes Care; 44:865–873.
- Linda A. DiMeglio (2021), COVID-19 and Type 1 Diabetes: Addressing Concerns and Maintaining Control, Diabetes Care; 44:1924–1928.
- Paresh Dandona, Husam Ghanim (2021), Diabetes, Obesity, COVID-19, Insulin, and Other Antidiabetes Drugs, Diabetes Care; 44:1929–1933.
- Roma Gianchandani et al (2020), Managing Hyperglycemia in the COVID-19 Inflammatory Storm, diabetesjournals.org, Diabetes Publish Ahead of Print, published online August 11, 2020.
- Shayan Riahia, Lorenna Rodrigues Silva Sombraa et al (2021), Use Insulin, Diabetes Control, and Outcomes in Patients with COVID-19, ENDOCRINE RESEARCH, VOL. 46, NO. 2, 45–50.
- Yashdeep Gupta, Alpesh Goyal et al (2021), A guidance on diagnosis and management of hyperglycemia at COVID care facilities in India, Diabetes Metab Syndr., January-February; 15(1): 407–413.
- Yun Shen,1 Xiaohong Fan et al (2021), Thresholds of Glycemia and the Outcomes of COVID-19 Complicated With Diabetes: A Retrospective Exploratory Study Using Continuous Glucose Monitoring, Diabetes Care; 44:976–982.
 Hội Nội tiết & Đái tháo đường Việt Nam Hội Nội tiết & Đái tháo đường Việt Nam
Hội Nội tiết & Đái tháo đường Việt Nam Hội Nội tiết & Đái tháo đường Việt Nam