ĐÁI THÁO ĐƯỜNG GIA TĂNG NHIỄM BỆNH, MỨC ĐỘ NẶNG VÀ TỬ VONG Ở BỆNH NHÂN MẮC COVID-19
PGS.TS Hoàng Trung Vinh – Học viện Quân y
Tóm tắt:
Dẫn nhập: Đái tháo đường (ĐTĐ) liên quan đến gia tăng tử vong khi bệnh nhân nhiễm COVID-19 nhưng mối liên quan giữa những yếu tố nguy cơ (YTNC) có thể thay đổi được bao gồm tăng glucose và béo phì với tử vong do COVID-19 ở bệnh nhân (BN) ĐTĐ vẫn còn chưa hoàn toàn sáng tỏ. Bài báo sẽ phân tích mối liên quan giữa YTNC và tử vong do COVID-19 ở BN ĐTĐ. Phương pháp: số liệu được công bố rút ra từ các bài báo trên mạng dựa vào từ khóa: COVID-19; SARS-CoV-2, ĐTĐ trên y văn tính đến tháng 4 năm 2020 kể từ khi dịch khởi phát. Kết quả: có bằng chứng cho thấy sự gia tăng tần suất mắt và độ nặng của BN ĐTĐ nhiễm COVID-19. COVID-19 có tác động đối với cơ chế sinh lý bệnh của ĐTĐ. Kiểm soát glucose là quan trọng song không phải là duy nhất ở BN nhiễm COVID-19. Sử dụng hình thức y tế trực tuyến trong điều trị BN ĐTĐ nhiễm COVID-19 giai đoạn này là rất cần thiết, nên được áp dụng. Kết luận: COVID-19 với ĐTĐ có kết cục xấu hơn so với đối tượng không mắc ĐTĐ. Tuổi cao và bệnh mạn tính phối hợp là YTNC dẫn đến nặng bệnh, tử vong tại Bệnh viện ở BN ĐTĐ.
Từ khóa: COVID-19, SARS-CoV2, đái tháo đường.
DIABETES INCREASED INFECTION SEVERITY AND MORTALITY IN PATIENTS WITH COVID-19
Summary
Background: diabetes has been associated with increased COVID-19-related mortality, but the association between modifiable risk factors, including hyperglycemia and obesity, and COVID-19-related mortality among people with diabetes is unclear. We assessed associations between risk factors and COVID-19-related mortality in people with diabetes. Methods: PubMed database and Google Scholar were searched using the key terms ‘COVID-19’, ‘SARS-CoV-2’, ‘diabetes’, ‘antidiabetic therapy’ up to April 2, 2020. Full texts of the retrieved articles were accessed. Results: There is evidence of increased incidence and severity of COVID-19 in patients with diabetes. COVID-19 could have effect on the pathophysiology of diabetes. Blood glucose control is important not only for patients who are infected with COVID-19, but also for those without the disease. Innovations like telemedicine are useful to treat patients with diabetes in today’s times. Conclusions: covid-19 patients with diabetes had worse outcomes compared with the sex- and age-matched patients without diabetes. Older age and comorbid hypertension independently contributed to in-hospital death of patients with diabetes.
Keywords: COVID-19, SARS-CoV2, diabetes mellitus.
ĐẶT VẤN ĐỀ
COVID-19 xuất hiện lần đầu tiên tại Vũ Hán – Trung Quốc vào tháng 12 năm 2019 sau đó nhanh chóng lan rộng ra toàn thế giới, trở thành đại dịch cực kỳ nguy hiểm. Mặc dù đã có nhiều biện pháp dự phòng, điều trị tích cực nhưng cũng chỉ khống chế bệnh được ở một số địa phương, quốc gia tuy vậy cũng tại những nơi này vẫn luôn tiềm ẩn nguy cơ cao dịch bùng phát lại. Đến đầu tháng 9 năm 2021 trên toàn thế giới có hơn 220.000.000 người mắc trong số đó hơn 4.500.000 người đã tử vong. Đây là số lượng bệnh nhân (BN) rất lớn chỉ sau chưa đầy 2 năm dịch bùng phát. Tất cả các đối tượng trong xã hội đều có thể nhiễm bệnh với tỷ lệ khác nhau cũng như diễn biến, tiên lượng khác nhau. Những đối tượng có nguy cơ cao nhiễm COVID- 19 bao gồm người già hoặc cao tuổi, mắc nhiều bệnh nền, có các yếu tố nguy cơ (YTNC) ví dụ như suy dinh dưỡng, suy kiệt, béo phì. Đối tượng với YTNC cao khi nhiễm bệnh cũng sẽ có diễn biến nặng hơn, tỷ lệ tử vong cao hơn. Trong số các YTNC hoặc bệnh nền nhiễm covid-19 phải kể đến béo phì và đái tháo đường (ĐTĐ). Chỉnh ĐTĐ là một trong các bệnh nền có nguy cơ cao nhiễm covid-19 đồng thời khi mắc bệnh sẽ có diễn biến nặng hơn, tỷ lệ tử vong cao hơn. Người bệnh ĐTĐ thường có suy giảm sức đề kháng, suy giảm miễn dịch đối với nguy cơ nhiễm trùng nói chung và COVID-19 nói riêng đồng thời giữa ĐTĐ và COVID-19 lại có mối liên quan tạo thuận lợi nhiễm bệnh cao, diễn biến nặng và tử vong. Số liệu quan sát của các tác giả trên thế giới cho thấy ĐTĐ là một trong các bệnh nền có nguy cơ cao đối với nhiễm bệnh, gia tăng mức độ nặng và tử vong ở BN COVID-19. Đây thực sự là mối nguy hiểm, thách thức trong cuộc chiến chống đại dịch COVID-19 kể cả dự phòng, điều trị và phục hồi loại bệnh trên.
1, Tương tác giữa COVID-19 và đái tháo đường
Coronavirus xâm nhập vào cơ thể chủ yếu bằng đường hô hấp. Enzym ức chế chuyển dạng angiotensin 2 (ACE2) là thụ thể chủ yếu cho virus COVID-19 xâm nhập vào các cơ quan, tổ chức của cơ thể đặc biệt là tế bào tiểu phế quản phổi vì tế bào này có độ nhạy cao đối với virus. Ngoài tế bào tiểu phế quản phổi thì virus còn có khả năng cao xâm nhập vào tế bào cơ tim, nội mạc mạch máu và một số tế bào khác. Tuy vậy cần phải nhấn mạnh rằng theo những quan niệm phổ biến trước đây thì ACE2 chủ yếu phân bố tại hệ hô hấp song thực tế lại không hoàn toàn như vậy. Các tác giả cho rằng ACE2 cũng phân bố nhiều ở một số cơ quan khác như ruột non, thận, cơ tim, mạch máu, tụy. Có lẽ chính vì đặc điểm trên nên sau khi virus xâm nhập vào cơ thể đã nhanh chóng lan rộng và có mặt ở rất nhiều cơ quan, tổ chức gây tổn thương đa cơ quan mà lâm sàng là bệnh cảnh suy đa tạng.
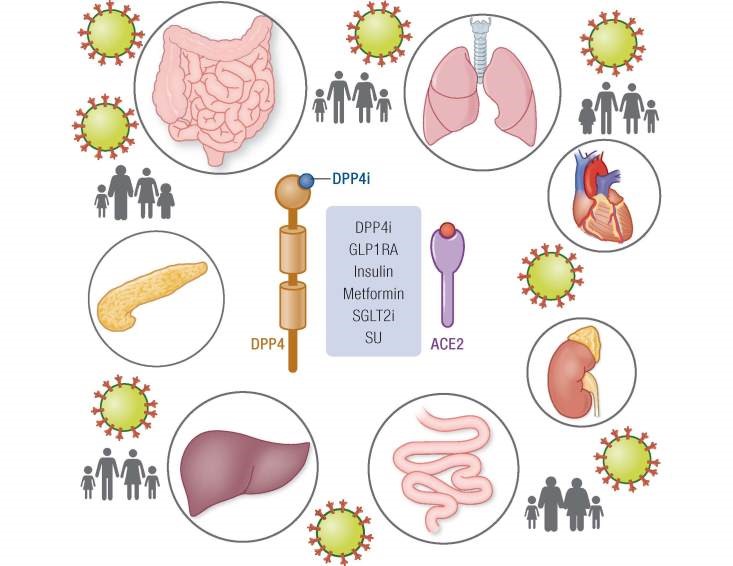
Hình 1.1. Các cơ quan covid – 19 có thể xâm nhập
Coronavirus xâm nhập vào nhu mô tụy gây tổn thương cả chức năng và cấu trúc. Coronavirus xâm nhập vào cơ thể gây rối loạn nhiều quá trình chuyển hóa trong đó có chuyển hóa glucose với xu hướng gây tăng nồng độ ở cả BN ĐTĐ trước đó cũng như chưa mắc ĐTĐ. Một đặc điểm cũng cần nhấn mạnh là mặc dù ACE2 là thụ thể chủ yếu để virus xâm nhập vào các cơ quan và tổ chức dẫn đến tổn thương song nếu sử dụng thuốc ức chế ACE hoặc thụ thể tiếp nhận angiotensin 1 lại không có tác dụng làm giảm xâm nhập của SARS-CoV-2 vào cơ thể.
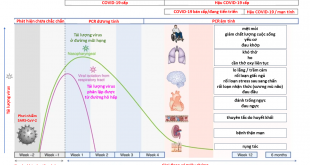
Sau khi xâm nhập vào cơ thể virus sẽ tương tác với các cơ quan, ảnh hưởng lên quá trình chuyển hóa dẫn đến tăng tốc độ chuyển hóa. Tăng tốc độ chuyển hóa gây ra tình trạng thiếu oxy tổ chức dẫn đến tổn thương kẽ phổi. Hậu quả tổn thương kẽ phổi gây xuất hiện hội chứng suy hô hấp cấp tính. Mặt khác nhiễm COVID-19 gây rối loạn chuyển hóa glucose dẫn đến xuất hiện tình trạng nhiễm độc glucose.
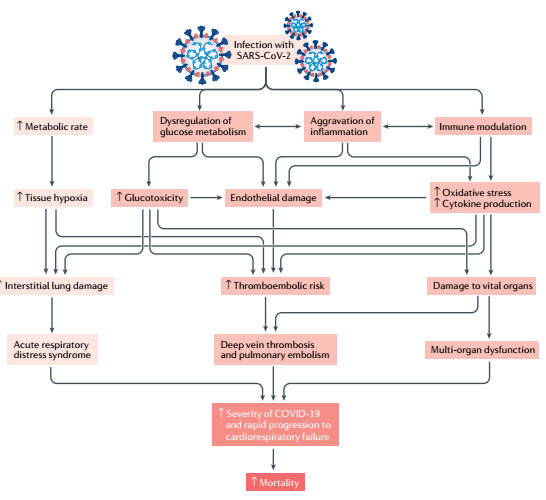
Sơ đồ 1.1. Cơ chế bệnh sinh và tiến triển lâm sàng tiềm năng sau nhiễm SARS-CoV-2 ở bệnh nhân đái tháo đường
Chính biểu hiện nhiễm độc glucose sẽ càng làm gia tăng tổn thương tổ chức kẽ phổi, nội mạc mạch máu và hoạt hóa các yếu tố của quá trình viêm hệ thống. Hoạt hóa quá trình viêm hệ thống dẫn đến biến đổi các phản ứng miễn dịch của cơ thể đồng thời làm gia tăng rối loạn chuyển hóa glucose. Phán ứng miễn dịch dẫn đến tăng stress oxi hóa và giải phóng ra các cytokin. Các stress oxi hóa và cytokin sau khi hoạt hóa sẽ gây tổn thương các cơ quan quan trọng trong cơ thể dẫn đến biểu hiện tổn thương đa cơ quan. Phối hợp các tổn thương và rối loạn chuyển hóa đã nói trên làm tăng nguy cơ nghẽn – tắc mạch máu và hậu quả là tắc tĩnh mạch sâu và nghẽn mạch máu phổi. Hậu quả khi phối hợp tất cả các tổn thương do virus gây ra làm cho bệnh diễn biến nặng và sau đó có thể tử vong.
Trong mối quan hệ khác thì tăng glucose ở BN ĐTĐ làm tăng sao chép COVID-19, tạo điều kiện để virus nhân lên, phát triển về số lượng. Khi BN ĐTĐ type 2 nhiễm COVID-19 sẽ gây tăng nhiễm toan chuyển hóa có thể lên đến 77%. Virus sau khi xâm nhập vào cơ thể sẽ làm gia tăng tình trạng viêm và kháng insulin đã có sẵn trước đó. Như vậy ĐTĐ và COVID-19 có liên quan với nhau theo 2 chiều thuận và nghịch. Sự tương tác này vừa là YTNC cao gây nhiễm bệnh và nếu sau khi nhiễm sẽ có diễn biến nặng hơn cùng với tỷ lệ tử vong cao hơn.
2, Bằng chứng về tăng tỷ lệ nhiễm COVID-19, diễn biến nặng và tử vong cao ở bệnh nhân đái tháo đường.
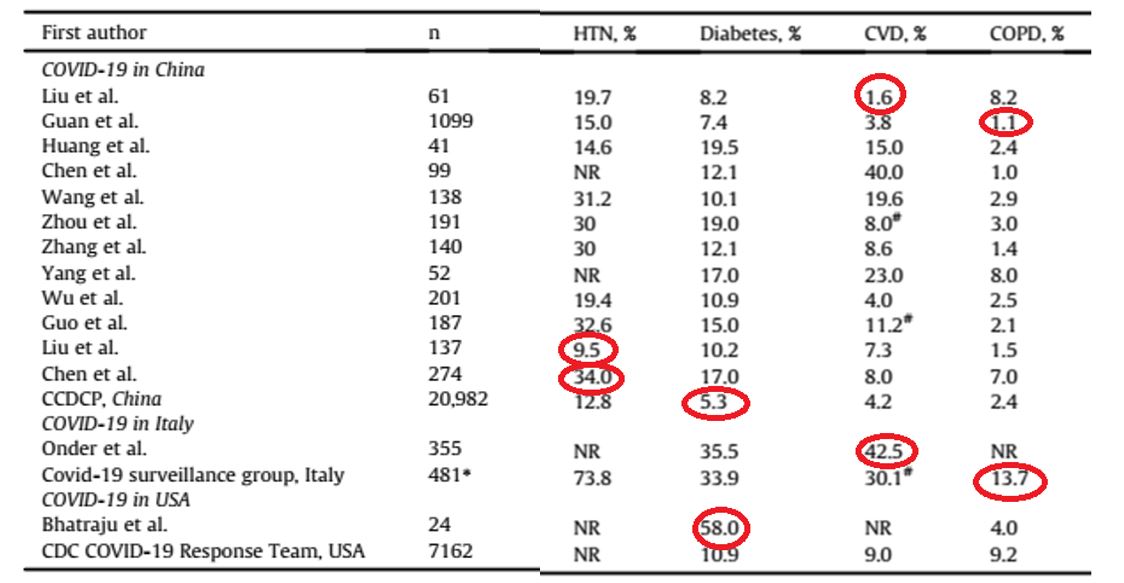
Theo số liệu quan sát của một số tác giả nhận thấy tỷ lệ nhiễm covid-19 ở đối tượng mắc bệnh nền có sự khác nhau. Nếu ở BN với bệnh nền là tăng huyết áp (THA) thì tỷ lệ mắc dao động trong khoảng 9,5% -34,0%; bệnh tim mạch nói chung: 1,6% – 42,5%; bệnh phổi tắc nghẽn mạn tính (COPD): 1,1%-13,7% thì ở BN ĐTĐ tỷ lệ đó tương ứng 5,3%-58,0%.
Bảng 2.1. Tỷ lệ nhiễm covid-19 của một số bệnh
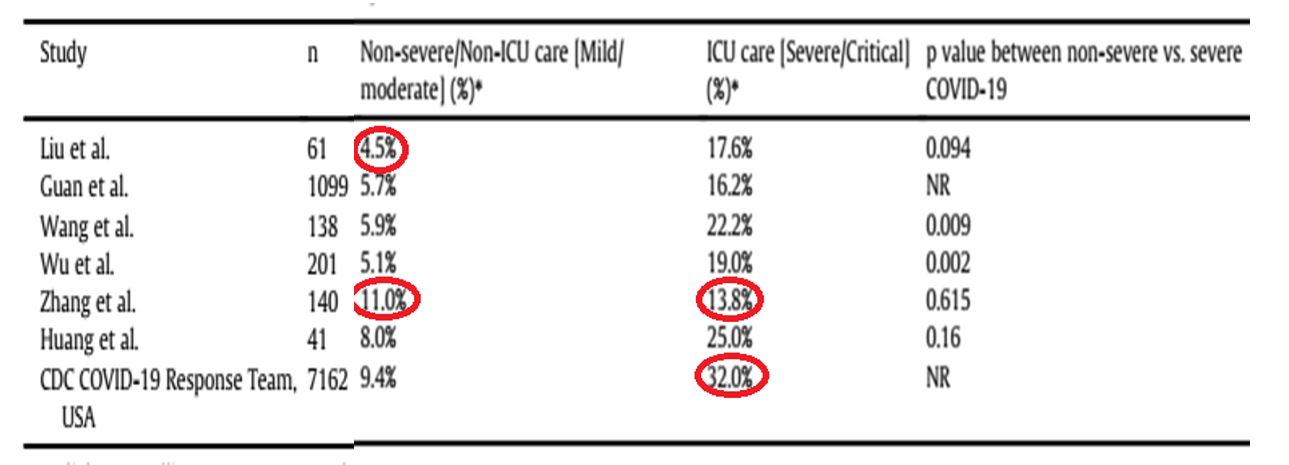
Sau khi nhiễm COVID-19, mức độ nặng của bệnh ở BN ĐTĐ cũng có sự khác nhau, theo đó tỷ lệ BN phải điều trị tại đơn vị hồi sức tích cực (ICU)/nặng/nguy kịch đều cao hơn so với mức độ không nặng/không phải điều trị tại ICU/nhẹ và vừa dao động trong khoảng 13,8-32% so với 4,5-11%.
Bảng 2.2. Tỷ lệ theo mức độ bệnh ở BN ĐTĐ nhiễm covid-19
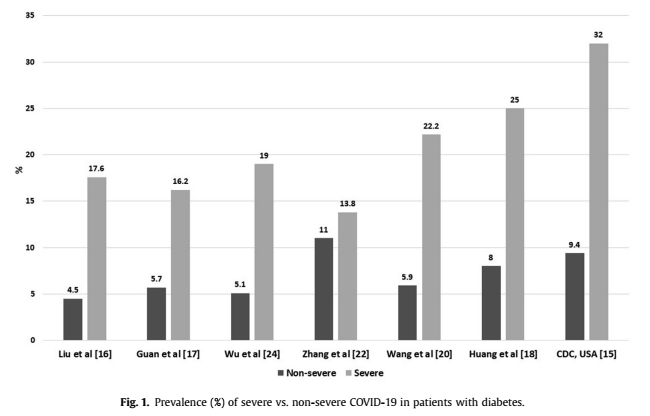
Biểu đồ 2.1. Tỷ lệ bệnh theo mức độ nặng ở BN ĐTĐ nhiễm COVID-19
Khảo sát ngẫu nhiên của 5 tác giả trong số những trường hợp nhiễm COVID-19 với bệnh nền là ĐTĐ đều nhận thấy tỷ lệ tử vong cao hơn so với trường hợp không tử vong trong tổng số đối tượng được quan sát.
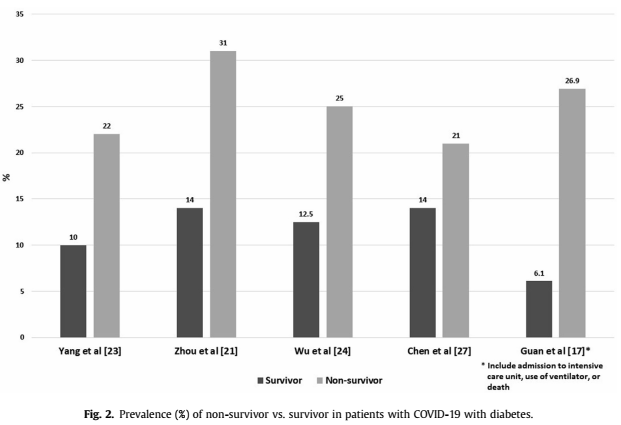
Biểu đồ 2.2. Tỷ lệ sống và TV ở BN ĐTĐ có COVID-19
Trong toàn bộ BN nhiễm COVID-19 tại 1 bệnh viện nhận thấy tỷ lệ tử vong do ĐTĐ cả típ 1 và 2 là cao nhất, đều cao hơn so với BN không ĐTĐ thuộc các lứa tuổi khác nhau và đương nhiên tỷ lệ này đều tăng dần theo tuổi.
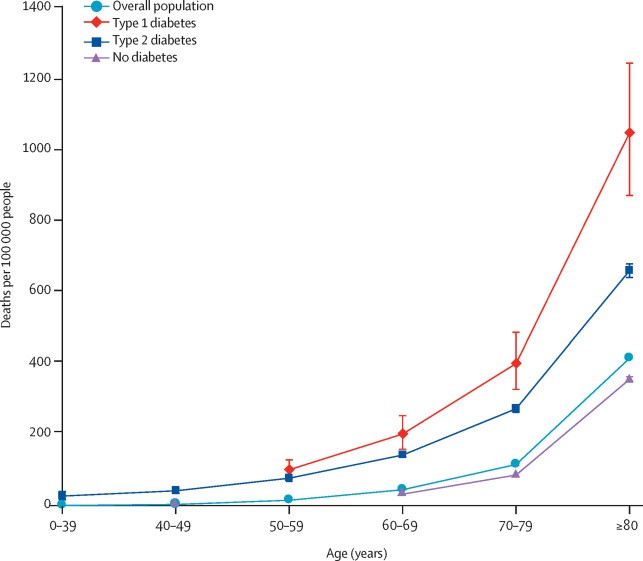
Biểu đồ 2.3. Tỷ lệ TV tại Bệnh viện ở BN nhiễm COVID-19 theo lứa tuổi
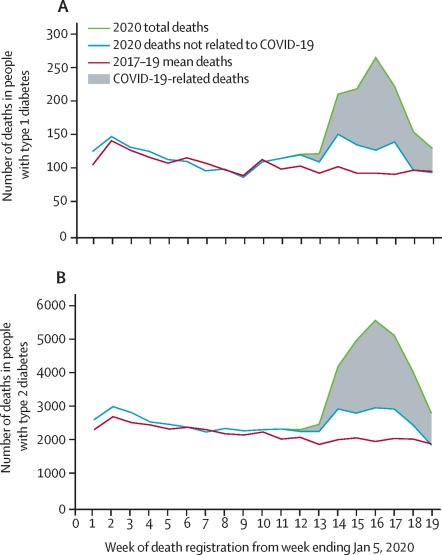
Biểu đồ 2.4. Số lượng TV theo tuần ở BN ĐTĐ tại Anh Quốc từ 2017 – 2019 và 2020 (tuần 1-19)
Tương tự sác xuất sống ở BN nhiễm COVID-19 có ĐTĐ thấp hơn so với không có ĐTĐ.
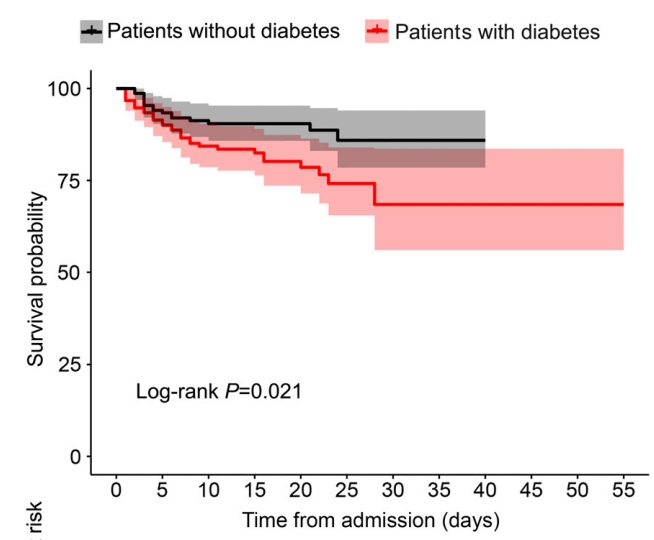
Biểu đồ 2.5. Xác suất sống sót của BN nhiễm COVID19
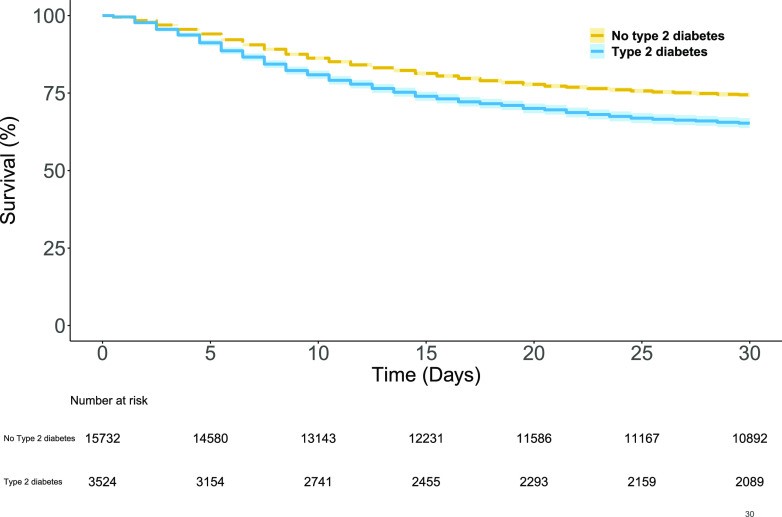
Biểu đồ 2.6. Đường cong Kaplan Meier biểu thị sống sót của BN covid-19 (n=19.256)
Khả năng sống của BN ĐTĐ mắc COVID-19 giảm dần theo thời gian nằm viện.
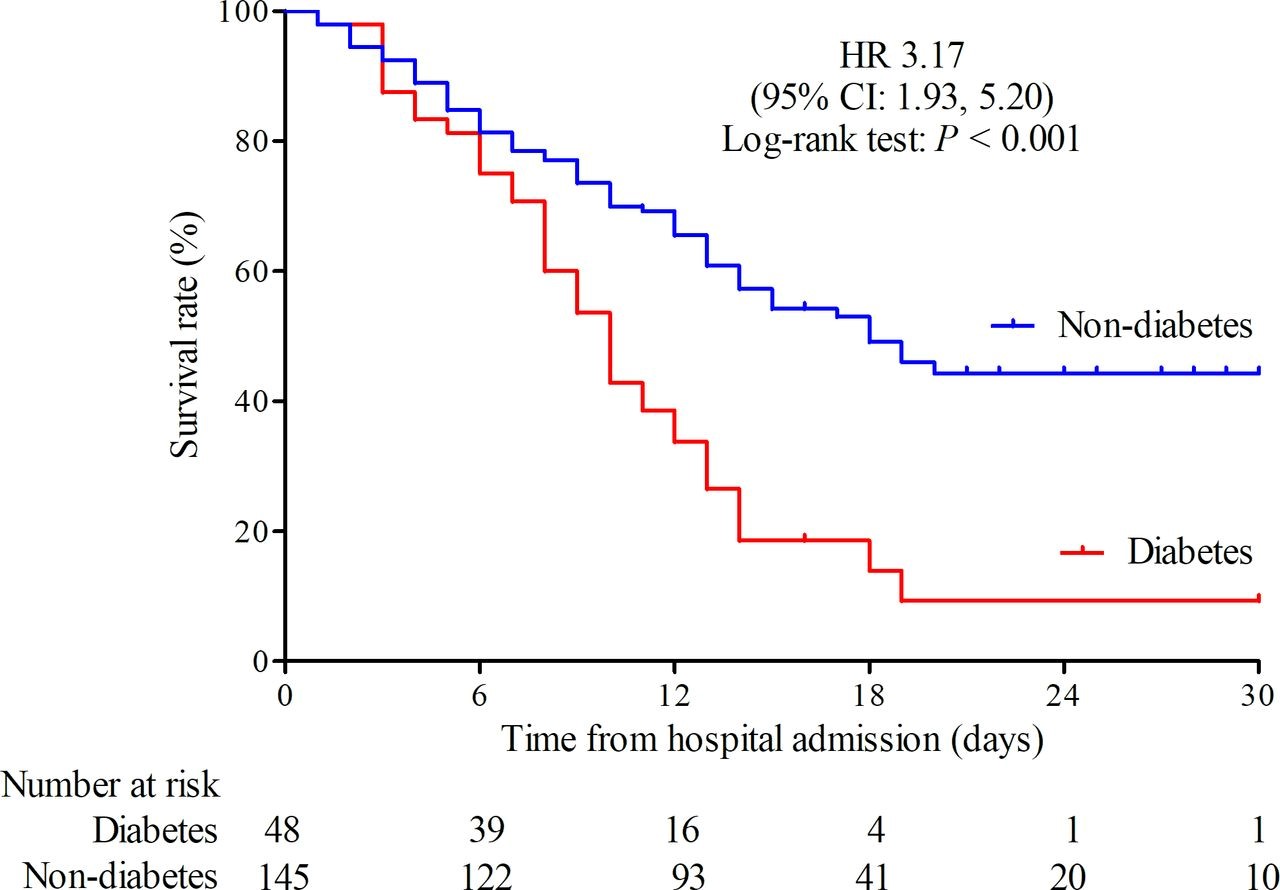
Biểu đồ 2.7. Đường cong Kaplan Meier biểu thị sống sót của BN COVID-19 (n=193)
Cùng với thời gian nằm viện không những tỷ lệ tử vong tăng dần mà những trường hợp không tử vong thì tỷ lệ kiểm soát glucose máu mức độ kém cũng cao hơn so với mức độ kiểm soát tốt, đồng thời tỷ lệ liên quan đến nồng độ IL-6 cao ở BN kiểm soát glucose máu kém cũng cao hơn so với khi kiểm soát tốt.
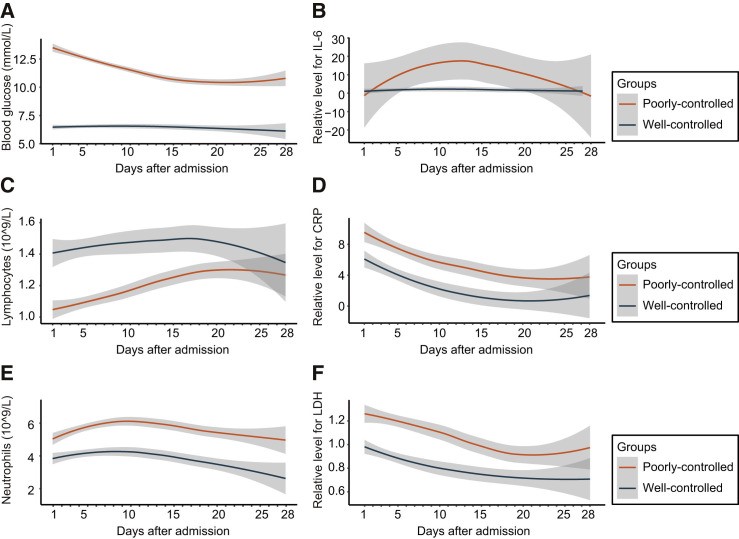
Biểu đồ 2.8. Liên quan giữa mức KS glucose với nồng độ glucose, IL-6
Mặc định tỷ lệ sống ở BN ĐTĐ mắc COVID-19 được kiểm soát glucose máu kém thấp hơn so với mức kiểm soát tốt.
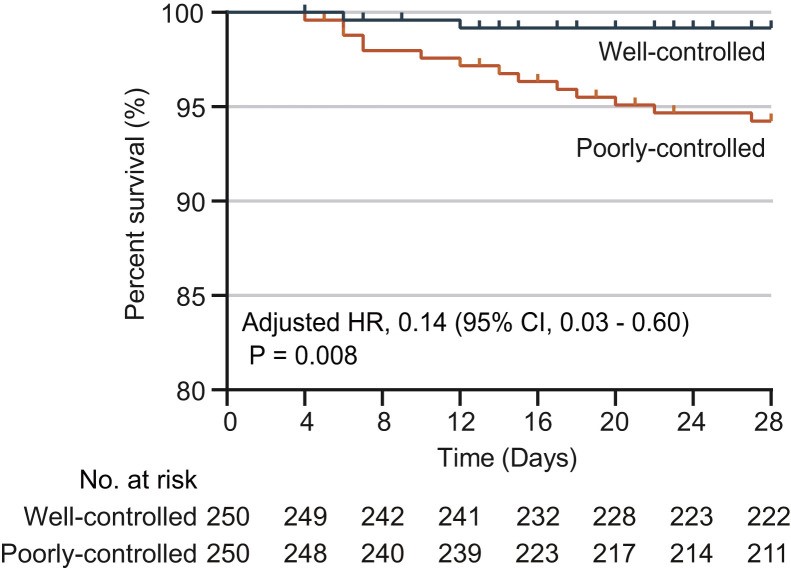
Biểu đồ 2.9. Đường cong biểu thị tỷ lệ sống sót theo mức KS glucose
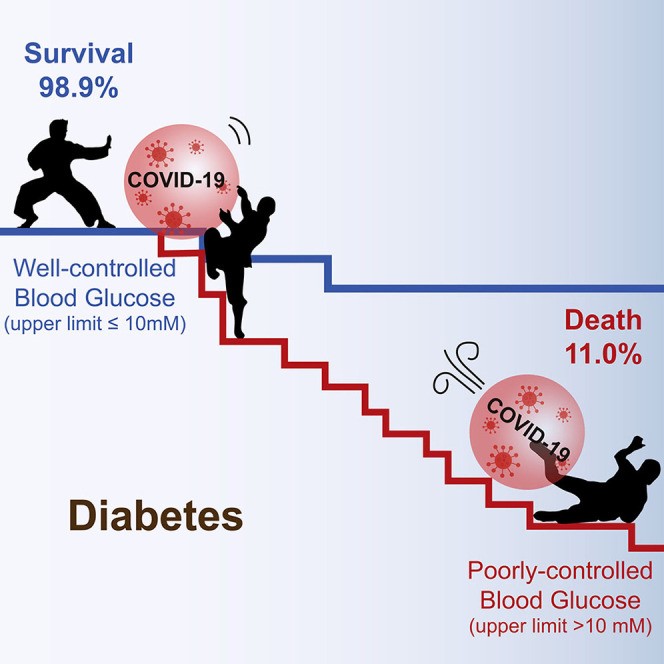
Biểu đồ 2.10. Xác suất sống sót của BN theo mức kiểm soát glucose
Nhìn chung nguy cơ tử vong của BN ĐTĐ nhiễm COVID-19 sau khi đã điều chỉnh với một số YTNC ở mức cao với OR =2,4 (1,25-4,48) với p=0,0058.
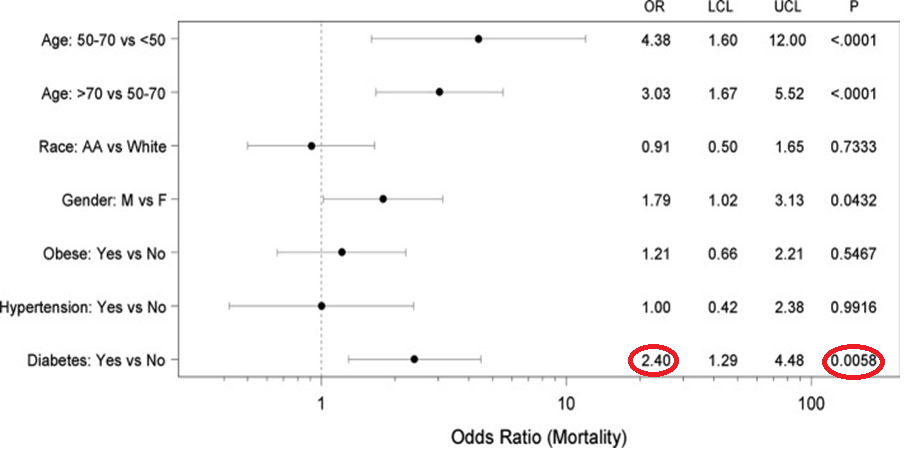
Biểu đồ 2.11. Nguy cơ TV của BN ĐTĐT2 nhiễm COVID-19 (đã điều chỉnh với một số YTNC; + UCL: upper control limit ; LCL: lower control limit)
Dựa vào quan sát của một số tác giả nhận thấy nếu BN ĐTĐ mắc COVID-19 được dùng metformin sẽ có tác dụng giảm tỷ lệ tử vong. Nghiên cứu của các tác giả Trung Quốc cho thấy tỷ lệ tử vong ở BN ĐTĐ nhiễm COVID-19 có hay không có sử dụng metformin là 12,3% so với 2,9%. Mặc dù chưa được hiểu biết và giải thích đầy đủ song hiệu quả trên có thể là do metformin có tác dụng chống viêm làm giảm nồng độ các marker viêm.
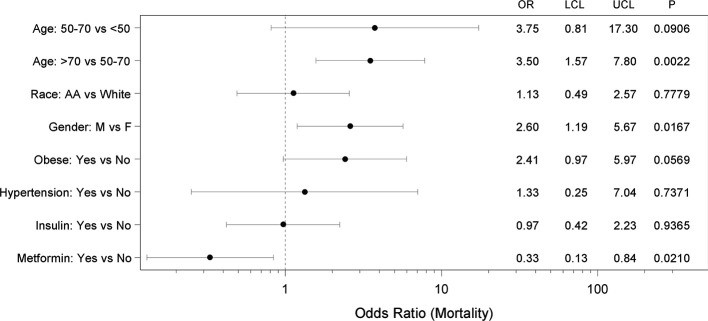
Biểu đồ 2.12. Nguy cơ TV của BN ĐTĐT2 nhiễm COVID-19 được dùng metformin (sau khi đã điều chỉnh với một số YTNC; + UCL: upper control limit + LCL: lower control limit)
KẾT LUẬN
Nhiễm virus COVID-19 sau khi xuất hiện đã nhanh chóng trở thành đại dịch trên phạm vi toàn cầu, tốc độ lây lan rất nhanh với nhiều biến thể mới gây kháng với vaccine, diễn biến nặng, tử vong cao. Đại dịch đã gây hậu quả vô cùng nghiêm trọng đối với con người, phá hủy nền kinh tế. Với những cố gắng của chính phủ các quốc gia, thành tựu khoa học – công nghệ đã đạt được song cũng chưa hạn chế được khả năng hoành hành của bệnh. Trong số các đối tượng được coi là nguy cơ cao đối với COVID-19 phải kể đến là ĐTĐ. Có lẽ ĐTĐ thuộc nhóm YTNC hàng đầu. Người bệnh ĐTĐ có tỷ lệ mắc COVID-19 cao hơn, diễn biến nặng hơn, tử vong nhiều hơn. Do vậy đây là đối tượng cần được quan tâm đúng mức nhằm giảm nguy cơ lây nhiễm trong cộng đồng. Nếu BN ĐTĐ mắc COVID-19 cần được tiên lượng kịp thời với khả năng diễn biến nhanh theo chiều hướng nặng dần, dễ tử vong. Vì vậy cần có các biện pháp dự phòng, điều trị thích hợp nhằm giảm thiểu hậu quả xấu đối với bệnh.
TÀI LIỆU THAM KHẢO.
- Awadhesh Kumar Singh, Ritesh Gupta, Amerta Ghosh, et al (2020). “Diabetes in covid-19: Prevalence, pathophysiology, prognosis and practical considerations”. Diabetes & Metabolic Syndrome: Clinical Research & Reviews, 14: 303-310.
- Giuseppe Mancia, Federico Rea, Monica Ludergnani, et al (2020). “Renin – Angiotensin-Aldosterone System Blocker and the Risk of covid-19”. The New England Journal of Medicine, 1-9.
- 3. Emma Barron, Chirag Bakhai, Partha Kar, et al (2020). “Associations of type 1 and type 2 diabetes with covid-19 related mortality in England: a whole-population study”. Lancet Diabetes Endocrinol, 20: 1-9.
- Naomi Holman, Peter Knighton, Partha Kar, et al (2020). “Risk factor for covid-19 – related mortality in people with type 1 and type 2 diabetes in England: a population-based cohort study”. Lancet Diabetes Endocrinal, 1-9.
- Qiao Shi, Xiaoyi Zhang, Fang Jiang, et al (2020). “Clinical Characteristics and Risk factors for Mortality of covid-19 patients with diabetes in Wuhan, China: A two-Cneter, retrospective study”. Diabetes Care, 1-9.
- John M. Dennis, Bilal A. Mateen, Raphael Sonabend, et al (2020). “Type 2 diabetes and covid-19 related mortality in the Critical Care setting: A National cohort study in England, March – July 2020”. Diabetes Care, 44: 50-57.
- Yongli Yan, Yan Yang, Fen Wang, et al (2020). “Clinical characteristics and outcomes of patients with severe covid-19 with diabetes”. BMJ open Diabetes Research & Care, 8:1-9.
- Lihua Zhu, Zhi-Gang She, Xu Cheng, et al (2020). “Association of Blood Glucose control and outcomes in patients with covid-19 and Pre-existing type 2 diabetes”. Clinical and Translational report, 31: 1068-1077.
- Andrew B. Crouse, Tiffany Grimes, Peng Li, et al (2021). “Metformin use is associated with reduced mortality in a diverse population with covid-19 and diabetes”. Original research article, 1-13.
- Salvatore Corrao, Karen Pinelli, Martina Vacca, et al (2021). “Type 2 diabetes mellitus and covid-19: A narrative review”. Front Endocrinol, 12:609470.
 Hội Nội tiết & Đái tháo đường Việt Nam Hội Nội tiết & Đái tháo đường Việt Nam
Hội Nội tiết & Đái tháo đường Việt Nam Hội Nội tiết & Đái tháo đường Việt Nam